
Иногда испытания новых препаратов стоили подвижникам жизни. Во второй половине ХХ века появились новые эффективные вакцины и антибактериальные препараты, которые дали людям надежду на полное избавление от «черной смерти». Но на самом деле почва для возникновения новых эпидемий чумы по-прежнему существует.
ИСТОРИЯ ЭПИДЕМИЙ
Первая достоверная пандемия чумы, вошедшая в литературу под названием «юстиниановая», возникла в VI веке в эпоху расцвета культуры Восточно-Римской империи, во время царствования императора Юстиниана, самого погибшего от этой болезни. Чума пришла из Египта. За период с 532-го по 580 год она охватила множество стран. Эпидемия распространялась в двух направлениях: в западном — в сторону Александрии, вдоль берегов Африки, и в восточном — через Палестину и Сирию на территорию Западной Азии. Чума шла торговыми путями: вначале по морским берегам, затем в глубь государств. Своего пика она достигла, проникнув в 541–542 годах в Турцию и Грецию, а затем на территорию нынешних Италии (543), Франции и Германии (545–546). Тогда погибло более половины населения Восточной Римской империи — почти 100 миллионов человек.
 Так изобразил «черную смерть» швейцарский художник XIX века Арнольд Беклин
Так изобразил «черную смерть» швейцарский художник XIX века Арнольд Беклин
Вторая пандемия, известная как «черная смерть», пришла в XIV веке (1348–51). Ни одно государство Европы не избежало нашествия инфекции, даже Гренландия. Эта пандемия хорошо документирована во многих авторских источниках. Она открыла период эпидемий, не оставлявших Европу в покое на протяжении пяти столетий. Во время второй пандемии, охватившей почти все страны света, на земном шаре погибло около 40 миллионов человек. Грязь, нищета, отсутствие элементарных гигиенических навыков и скученность населения были причинами беспрепятственного распространения заболевания. Чума «передвигалась» со скоростью лошади — основного транспорта того времени.
Трагическую картину эпидемии чумы в 1348 году в Италии нарисовал Джованни Боккаччо в первой новелле «Декамерона»: «Славную Флоренцию, лучший город Италии, посетила губительная чума... От этой болезни не помогали и не излечивали ни врачи, ни снадобья... Так как для великого множества мертвых тел, которые каждый час подносили к церквам, не хватало освященной земли, то на переполненных кладбищах при церквах рыли огромные ямы и туда опускали целыми сотнями трупы. Во Флоренции умерло, как уверяют, 100 тысяч человек... Сколько знатных родов, богатых наследств, огромных состояний осталось без законных наследников! Сколько сильных мужчин, красивых женщин, прелестных юношей, которых даже Гален, Гиппократ и Эскулап признали бы совершенно здоровыми, утром завтракало с родными, товарищами и друзьями, а вечером ужинало со своими предками на том свете».
Действительно, за годы второй пандемии от болезни погибли многие известные люди: Людовик IX (Святой), Жанна Бурбонская — супруга Филиппа Валуа, Жанна Наварская — дочь Людовика X, Альфонс Испанский, император Германский Гюнтер, братья короля Швеции, художник Тициан.
Природа болезни оставалась неизвестной, но уже тогда медики понимали, что для прекращения распространения болезни необходимо разобщение больных и здоровых. Так был придуман карантин. Слово «карантин» происходит от итальянского «quaranta» — сорок. В Венеции в 1343 году для приезжающих были построены специальные дома, в которых они содержались сорок дней, ни при каких обстоятельствах не выходя на улицу. Морскому транспорту, прибывавшему из опасных мест, также предписывалось стоять на рейде сорок дней. Карантин стал одним из первых барьеров на пути инфекции.
Третья пандемия чумы началась в конце XIХ века в китайской провинции Юнь-Нань. Распространяясь по южному побережью Китая, она к 1894 году достигла вначале города Кантона, а затем Гонконга. Пандемия стремительно набирала темпы. За шесть месяцев умерло около 174-х тысяч человек. В 1896 году был поражен индийский город Бомбей. Только в Индии с 1896 по 1918 год от чумы умерли 12,5 млн человек. Замена парусных торговых судов на корабли с паровыми двигателями с большей мощностью и скоростью способствовала быстрому распространению инфекции на другие континенты, вызывая вспышки в портовых городах, лежащих на основных международных судоходных линиях. Крупные эпидемии чумы возникали в Южной Африке, Южной и Северной Америке.
 Иногда «черная смерть» служила поэтам источником вдохновения, как председателю пира во время чумы, поющему гимн в честь страшной болезни. Иллюстрация В.А. Фаворского к «Пиру во время чумы» А.С. Пушкина, 1961 год
Иногда «черная смерть» служила поэтам источником вдохновения, как председателю пира во время чумы, поющему гимн в честь страшной болезни. Иллюстрация В.А. Фаворского к «Пиру во время чумы» А.С. Пушкина, 1961 год
«Китайская» пандемия сильно отличалась от всех предыдущих вспышек чумы. Во-первых, это была «портовая чума», в подавляющем большинстве случаев не проникавшая в глубь материка. Во-вторых, это была «крысиная чума», так как источником ее распространения были судовые и портовые крысы. В третьих, это была, преимущественно, «бубонная» чума. Осложнения вторичной, легочной чумой наблюдались редко. Поняв, что крысы каким-то образом разносят «портовую чуму», карантинные врачи настояли на том, чтобы все швартовые канаты в портах и на судах имели металлические диски, служившие непреодолимой преградой для миграции этих грызунов.
Не обошла «черная смерть» стороной и Россию. На протяжении XIII-XIV столетий она посещала Киев, Москву, Смоленск, Чернигов. В Смоленске из всех жителей города осталось в живых пять человек, которые выбрались из города, закрыли городские ворота и ушли. В XIV веке в Пскове и Новгороде чума уничтожила две трети населения, а в Глухове и Белозерске вымерли все жители. Вот как описывал древний летописец эпидемию чумы в Пскове в 1352 году: «А мерли старые и малые, мущины и женщины все железою. А ще, кто что у кого возьмет, в той час неисцельно умирает. Мнози же послужити хотяще умирающим и ти скоро неисцельно умираху, и того ради мнози отбегающее послужити умирающим». Если верить летописям, то за два года в Псковских и Новгородских землях чума унесла жизни 250 652 человек.
Н.М. Карамзин в своем труде «История государства Российского» писал:«В 1349 году зараза из Скандинавии пришла в Псков и Новгород. Болезнь обнаруживалась железами в мягких частях тела. Человек харкал кровью и на другой или третий день издыхал. Нельзя вообразить зрелища столь ужасного: юноши и старцы, супруги и дети лежали в гробах друг подле друга, в один день исчезали семейства многочисленные. Каждый иерей по утру находил в своей церкви тридцать и более усопших; отпевали всех вместе, и на кладбищах уже не было места для новых могил: погребали за городом в лесах... Одним словом, думали, что всем умереть должно». В эпидемию «черной смерти» XIV века погибли многие изкоронованных особ, исторических личностей и аристократов. Ушли в небытие великий князь Симеон Иоанович Гордый с братом Георгием и семью детьми, новгородский архиепископ Василий, великий князь Василий Владимирович, князь Ярослав, его княгиня и сын, наместник московского царя боярин Пронский, казанский митрополит Корнилий и астраханский архиепископ Пахомий.
В 1718 году Петр I, понимая, какую опасность представляет чума, издал указ: «Зараженные чумой селения окружать заставами и лишать всякого сообщения с другими, а дома, в которых вымирали, сжигать со всей рухлядью, даже с лошадьми и скотом... по большим дорогам поставить виселицы, и, кто прокрадется тайно, вешать не списываясь. Письма от курьеров принимать через огонь, переписывать три (!) раза и только последнюю копию пересылать по назначению; доставлять сведения о заболевших под угрозой лишения жизни и имущества». Под страхом смертной казни запрещалось входить в зараженные дома и брать от больных вещи.
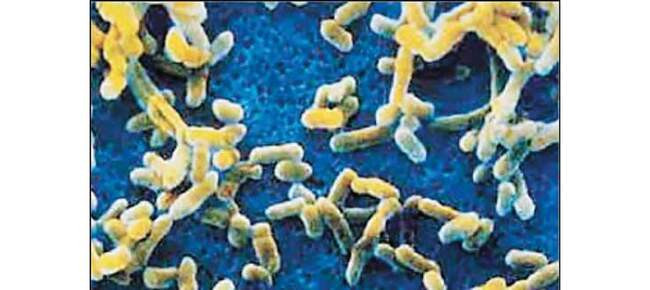 Микроорганизмы — возбудители чумы Yersinia pestis под микроскопом
Микроорганизмы — возбудители чумы Yersinia pestis под микроскопом
К началу зимы 1770 года болезнь проникла в Москву. За время московской эпидемии умерли 130 тысяч человек. В самый разгар чумной эпидемии была создана «Комиссия для предотвращения и врачевания от моровой заразительной язвы». По окончании эпидемии Комиссия поручила одному из своих членов старшему врачу Главного сухопутного госпиталя Афанасию Шафонскому составить подробный отчет. А. Шафонский выполнил возложенную на него задачу, и в 1775 году вышла книга «Описание моровой язвы, бывшей в столичном городе Москве с 1770-го по 1772 год с приложением всех для прекращения оной тогда установленных учреждений».
И в XIX веке чума неоднократно посещала южные территории России — Астраханскую губернию, Одессу, Кавказ, — но из местных временных очагов в центральные районы не распространялась. Последней эпидемией чумы в России считают вспышку ее легочной формы в Приморском крае в 1921 году, пришедшую из Китая. С 30-х годов прошлого века заболеваемость чумой резко пошла на снижение: уменьшилось как количество заболевших, так и число стран, в которых фиксировались случаи чумы.
Но болезнь не отступила совсем. Согласно ежегодным сводкам ВОЗ, с 1989 по 2003 годы в 25 странах Азии, Африки и Америки зарегистрировано 38 310 случаев заболеваний чумой. В восьми странах (Китае, Монголии, Вьетнаме, Демократической Республике Конго, Объединенной Республике Танзании, на Мадагаскаре, в Перу и США) случаи чумы среди людей отмечаются почти ежегодно.
В ПОИСКАХ ПРИЧИНЫ
Долгое время врачи не знали, как спасти пациента от «черной смерти». Болезнь не щадила ни голодную оборванную толпу, ни привилегированные и обеспеченные классы. Посты и молитвы не помогали. Причина болезни оставалась неизвестной.
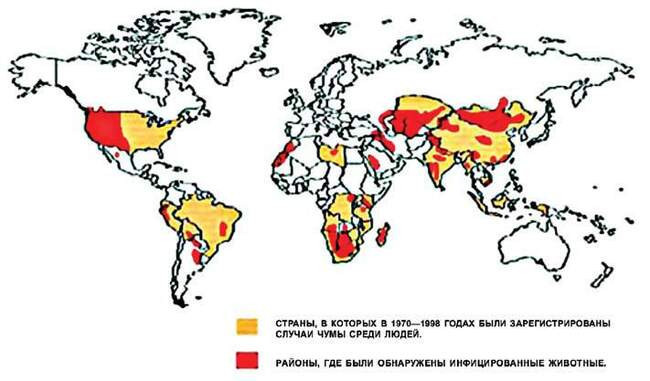 Распространение чумы на земном шаре, 1998 год
Распространение чумы на земном шаре, 1998 год
В 1894 году на борьбу с третьей пандемией чумы, начавшейся в Китае, были брошены лучшие врачебные силы многих стран мира. Японское правительство направило в Китай врача Шибасабуро Китадзато, а французское — Александра Иерсена. К этому времени уже были открыты возбудители холеры, туберкулеза, сибирской язвы и некоторых других инфекций, но микроорганизм, вызывающий чуму, оставался неизвестным. Китадзато выделил из тканей умершего больного микроорганизмы, которые посчитал возбудителями чумы. Независимо от японского врача Иерсен, получив культуру микроорганизмов из погибших от чумы, одновременно обнаружил чумную палочку в трупах павших крыс. Долгое время в медицинских кругах считалось, что микроорганизмы, обнаруженные исследователями, идентичны. Но через два года японские бактериологи К. Накамура и М. Огата с патологом М. Ямагава установили, что истинным возбудителем чумы все же является микроб, выделенный А. Иерсеном, а микроорганизм, изолированный Ш. Китадзато, относится к сопутствующей микрофлоре. Об этом Огата сделал доклад на Международном конгрессе в Москве в 1896 году.
Микроорганизм, вызывающий заболевание чумой, — чумная палочка — несколько раз менял свою таксономическую номенклатуру: Bacterium pestis — до 1900 года, Bacillus pestis — до 1923-го, Pasteurella pestis — до 1970-го и, наконец, Yersinia pestis как признание приоритета французского ученого.
Итак, возбудитель чумы был найден, но оставалось непонятным, какими путями происходит распространение болезни.
Перед началом третьей пандемии чумы в Китае (в Кантоне) наблюдали массовую миграцию крыс, оставлявших свои гнезда. Без всякой видимой причины при свете дня они шатались как пьяные, делали частые высокие скачки на задних лапах, как бы стараясь откуда-то выпрыгнуть, затем производили одно или два круговых непроизвольных движения, харкали кровью и околевали. К концу эпидемии «человеческой» чумы в городе вымерли почти все крысы. Медики поняли, что существует прямая связь между болезнью грызунов и пандемией чумы среди людей.
В 1899 году известный российский эпидемиолог и микробиолог Д.К. Заболотный писал: «Различные породы грызунов, по всей вероятности, представляют в природе ту среду, на которой сохраняются чумные бактерии». Предположение удалось проверить в 1911 году, когда для изучения и ликвидации эпидемии легочной чумы в Маньчжурию была направлена русская экспедиция во главе с Заболотным. В бесконечных степях портовые крысы не водились. Тем не менее у монголов существовало поверье, что чума передается от грызунов человеку. Монгольское название чумы «тарбагане-убучи» прямо указывало на связь болезни с сурками — тарбаганами.
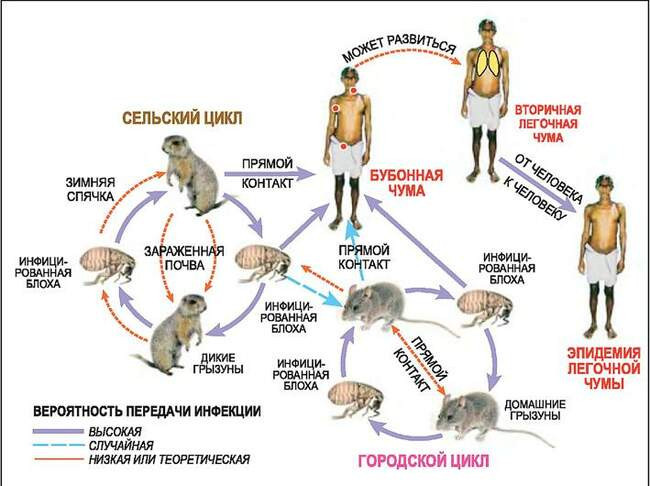 Схема передачи возбудителя чумы от грызунов человеку
Схема передачи возбудителя чумы от грызунов человеку
В июне 1911 года студент Л.М. Исаев, работающий в группе Заболотного недалеко от станции Шарасун, заметил с трудом передвигающегося крупного сурка — тарбагана. Исаев поймал его, завернул в плащ и привез в лабораторию. Из органов животного был выделен микроб чумы. Научное открытие русских ученых имело мировое значение. Оно положило начало эпизоотологии и теории природной очаговости чумы. Формула Заболотного: «эпизоотия среди грызунов — человек — эпидемия» — объясняла причины многих вспышек чумы.
Первое объективное подтверждение того, что чумный микроб может передаваться отгрызунов к человеку, получено в 1912 году. Тогда в северо-западном Прикаспии начали работу передвижные лаборатории под началом Д.К. Заболотного и И.И. Мечникова. Участник экспедиции врач И.А. Деминский выделил чумного микроба из органов суслика. Работая с полученным штаммом, И.А. Деминский заразился чумой и умер.
Стало понятно, что грызуны являются как бы природным резервуаром возбудителя чумы. От «хозяев» чумной палочки человек может заразиться непосредственно при разделке туш животных и через «посредников» — блох, как это было во время «портовой чумы» в Китае. При массовой гибели крыс блохи покидают мертвые тела грызунов в поисках новых хозяев. В окружении человека появляются десятки тысяч насекомых, переносящих смертельно опасную болезнь.
В Индии, Китае, на Мадагаскаре чуму переносят синантропные крысы (Ratus ratus и Ratus norvegicus). «Хранилищем» чумы в Монголии, Забайкалье и Алтае оказались сурки — тарбаганы (Marmota sibirica), а виновником возникновения вспышек чумы в северо-западном Прикаспии — малый суслик (Citellus pigmaeus).
ПРИВИВКА, СПАСШАЯ ЧЕЛОВЕЧЕСТВО
Со времен первых эпидемий чумы врачи-практики спорили о том, можно заразиться чумой от больного или нет и если можно, то каким способом. Мнения высказывались противоречивые. С одной стороны, утверждалось, что прикосновение к больным и их вещам опасно. С другой стороны, близость к больным, нахождение на инфицированной территории считались безопасными. Ясного ответа не было, поскольку втирание гноя больного в кожу или ношение его одежды далеко не всегда приводило к заражению.
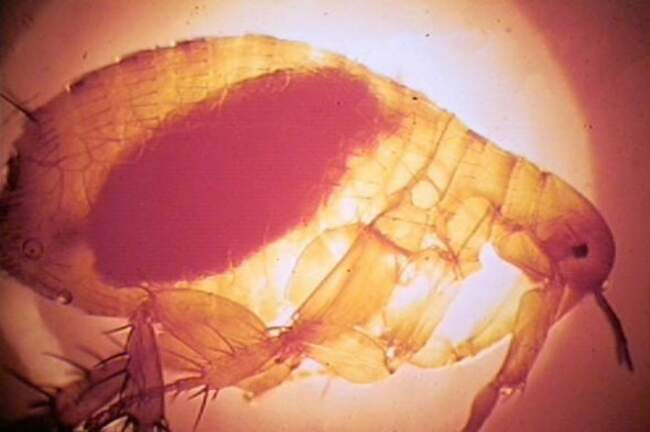 Азиатская крысиная блоха Xenopsylla cheopis передает чумную палочку от крыс к людям
Азиатская крысиная блоха Xenopsylla cheopis передает чумную палочку от крыс к людям
Многие врачи усматривали связь между чумой и малярией. Первый опыт по самозаражению чумой провел в городе Александрия в 1802 году английский врач А. Уайт. Он хотел доказать, что чума может вызвать приступ малярии. Уайт извлек гнойное содержимое бубона чумного больного и втер себе в левое бедро. Даже когда на его собственном бедре появился карбункул и лимфатические узлы начали увеличиваться, врач продолжал утверждать, что заболел малярией. Лишь на восьмой день, когда симптомы стали очевидными, он поставил себе диагноз чумы и был доставлен в госпиталь, где и скончался.
Сейчас понятно, что от человека к человеку чума передается в основном воздушно-капельным путем, поэтому больные, особенно легочной формой чумы, представляют огромную опасность для окружающих. Также возбудитель чумы может проникнуть в организм человека через кровь, кожу и слизистые оболочки. Хотя причина болезни долгое время оставалась невыясненной, врачи давно искали способы защиты страшного заболевания. Задолго до начала эры антибиотиков, с помощью которых сегодня чуму довольно успешно вылечивают, и вакцинопрофилактики они предлагали различные способы повышения устойчивости организма к чуме.
Трагически закончился эксперимент, проделанный в 1817 году австрийским врачом А. Розенфельдом. Он уверял, что снадобье, приготовленное из костного порошка и высушенных лимфатических желез, взятых из останков умерших от чумы, при приеме внутрь полностью защищает от болезни. В одном из госпиталей Константинополя Розенфельд заперся в палате с двадцатью больными чумой, предварительно приняв рекламируемый им препарат. Сначала все шло хорошо. Шесть недель, отведенные для проведения эксперимента, заканчивались, и исследователь уже собирался покинуть госпиталь, когда внезапно заболел бубонной формой чумы, от которой и скончался.
Эксперимент русского врача Данилы Самойловича закончился более успешно. Его коллега окурил ядовитыми порошками белье человека, умершего от чумы. После этой процедуры Самойлович надел белье на голое тело и носил его сутки. Самойлович справедливо считал, что «живое язвенное начало» (то есть, говоря современным языком, возбудитель чумы) должно погибнуть от окуривания. Опыт прошел успешно, Самойлович не заболел. Так наука за сто лет до открытия Иерсена получила косвенное подтверждение того, что возбудителем чумы является живой микроорганизм.
 Создатель первой в мире вакцины от чумы Владимир Хавкин проводит вакцинацию местного населения. Калькутта, 1893 год
Создатель первой в мире вакцины от чумы Владимир Хавкин проводит вакцинацию местного населения. Калькутта, 1893 год
Поиски средств профилактики и лечения чумы продолжались. Первую лечебную противочумную сыворотку приготовил Иерсен. После инъекции сыворотки больным чума протекала в более легкой форме, число смертельных случаев снижалось. До открытия антибактериальных препаратов эта вакцина была главным терапевтическим средством в лечении чумы, но при наиболее тяжелой, легочной, форме заболевания она не помогала.
В 1893–1915 годы питомец Новороссийского университета Владимир Хавкин работал в Индии. В 1896 году в Бомбее он организовал лабораторию, в которой создал первую в мире убитую противочумную вакцину и опробовал ее на себе. Новая вакцина обладала как терапевтическим, так и профилактическим действием. После вакцинации заболеваемость снижалась в два раза, а смертность — в четыре. Прививки вакциной Хавкина получили в Индии широкое распространение. До 40-х годов ХХ столетия вакцина Хавкина оставалась в сущности единственным лекарством от чумы. В 1956 году исполнилось 60 лет с момента создания противочумной лаборатории (с 1925 года — Бактериологический институт имени Хавкина). Президент Индии Прасад в связи с этим отметил: «Мы в Индии премного обязаны доктору Владимиру Хавкину. Он помог Индии избавиться от эпидемий чумы и холеры».
В нашей стране разработка живых вакцин против чумы началась в 1934 году с получения в Ставропольском научно-исследовательском противочумном институте М.П. Покровской нового вакцинного штамма путем обработки культуры возбудителя чумы бактериофагами. После проверки вакцины на животных Покровская с сотрудником ввели себе подкожно по 500 миллионов микробов этой ослабленной культуры чумной палочки. Организм экспериментаторов резко среагировал на введение «инородных» микроорганизмов подъемом температуры, ухудшением общего состояния, проявлением реакции на месте введения. Однако через трое суток все симптомы болезни исчезли. Получив, таким образом, «путевку в жизнь», вакцина стала успешно применяться при ликвидации вспышки чумы в Монголии.
В это же время на островах Ява и Мадагаскар французские ученые Л. Оттен и Г. Жирар тоже вели работы по созданию живой вакцины. Жирару удалось выделить штамм чумного микроба, который спонтанно потерял вирулентность, то есть перестал быть опасным для человека. Вакцину на основе этого штамма ученый назвал инициалами погибшей на Мадагаскаре девочки, у которой он был выделен, — EV. Вакцина оказалась безвредной и высоко иммуногенной, поэтому штамм ЕV и по сей день используется для приготовления живой противочумной вакцины.
 Николя Пуссен (Nicolas Poussin), Чума в Азоте. Лувр, Париж
Николя Пуссен (Nicolas Poussin), Чума в Азоте. Лувр, Париж
Новую вакцину против чумы создал научный сотрудник Иркутского научно-исследовательского противочумного института Сибири и Дальнего Востока В.П. Смирнов, участвовавший в ликвидации 24 локальных вспышек чумы за пределами нашей страны. На основании многочисленных опытов на лабораторных животных он подтвердил способность микроба чумы вызывать легочную форму болезни при заражении через конъюнктиву глаза. Эти эксперименты легли в основу разработки конъюнктивального и комбинированного (подкожно-конъюнктивального) методов вакцинации против чумы. Чтобы убедиться в эффективности предложенного им метода, Смирнов сделал себе инъекцию новой вакцины и одновременно инфицировал себя вирулентным штаммом наиболее опасной, легочной, формы чумы. Для чистоты эксперимента ученый категорически отказался от лечения. На 16-й день после самозаражения он покинул изолятор. По заключению врачебной комиссии, Смирнов перенес кожно-бубонную форму чумы. Эксперты констатировали, что предложенные В.П. Смирновым методы вакцинации оказались эффективными. Впоследствии в Монгольской Народной Республике при ликвидации вспышки чумы этими методами было привито 115 333 человека, из которых заболели лишь двое.
ЗДРАВООХРАНЕНИЕ ПРОТИВ ЧУМЫ
Формирование противочумной системы в России началось в конце XIX века. В 1880 году в Петербурге, на Аптекарском острове, работала противочумная лаборатория, организованная по инициативе академика Д.К. Заболотного и профессора А.А. Владимирова. Работа с культурами чумного микроба представляла опасность, требовала изоляции. Исходя из этих соображений, в 1899 году лабораторию вывели за пределы города в заштатный форт «Александр I».
 Производство противочумной вакцины Хавкина. Бомбей, конец 1890-х годов
Производство противочумной вакцины Хавкина. Бомбей, конец 1890-х годов
Отделы петербургской лаборатории занимались изучением микробиологии чумного микроба, восприимчивости к нему различных видов животных, приготовлением противочумных вакцин и сывороток, обучением врачей и среднего медицинского персонала. За 18 лет в ее стенах были написаны статьи по микробиологии чумы, авторами которых являлись врачи-чумологи Д.К. Заболотный, С.И. Златогоров, В.И. Исаев, М.Г. Тартаковский, В.И. Турчинович-Выжникович, И.З. Шурупов, М.Ф. Шрайбер.
В 1901 году хорошо оборудованная по тому времени противочумная лаборатория появилась в Астрахани. Ее возглавил Н.Н. Клодницкий. В 1914 году в Самаре состоялся съезд по борьбе с чумой и сусликами, на котором был поставлен вопрос об организации бактериологического института с противочумным уклоном. Такой институт открыли в 1918 году в Саратове, куда перевели лабораторию из Кронштадтского форта. Теперь это — Российский научно-исследовательский противочумный институт «Микроб». До настоящего времени «Микроб» остается консультативно-методическим центром России по особо опасным инфекциям.
В СССР была создана мощная сеть противочумных учреждений с научно-исследовательскими институтами с подведомственными им станциями и отделениями, которая функционирует и по сей день. Ежегодные наблюдения за природными очагами чумы обеспечивают эпидемиологическое благополучие страны. Специальные лаборатории в крупных морских портах исследуют штаммы, выделенные из корабельных крыс на судах, приплывших из стран, где еще наблюдаются отдельные случаи чумы.
К сожалению, Среднеазиатский научноисследовательскийпротивочумныйинститут с сетью противочумных станций в активных очагах Казахстана и противочумная служба других республик бывшего СССР выпали из единой противочумной системы. Да и в Российской Федерации масштабы обследования очагов чумы заметно снизились. Заброшенные колхозно-совхозные земли зарастают сорной растительностью, увеличивается численность грызунов — потенциальных переносчиков чумы. А ведь причины периодического пробуждения и затухания природных очагов чумы до сих пор неизвестны. Еще необходимо учитывать и то обстоятельство, что новое поколение врачей общей медицинской сети никогда не видело больных чумой и знакома с этой инфекцией только по литературным источникам.
 Орас Верне. Чума. Государственный Эрмитаж
Орас Верне. Чума. Государственный Эрмитаж
В общем, почва для возникновения эпидемических осложнений существует, и нужно сделать все возможное, чтобы «черная смерть» из далекого прошлого не стала болезнью будущих поколений.

























